引用始まり–
https://www.teu.ac.jp/press/2021.html?id=146
東京工科大学
【研究内容】
鳥は、哺乳類と比較して3つの生理学的な特徴を有します。
1)骨盤を高く持ち上げることにより、二足歩行が可能
2)気嚢を装着することにより、哺乳類の数倍のガス交換能力を獲得
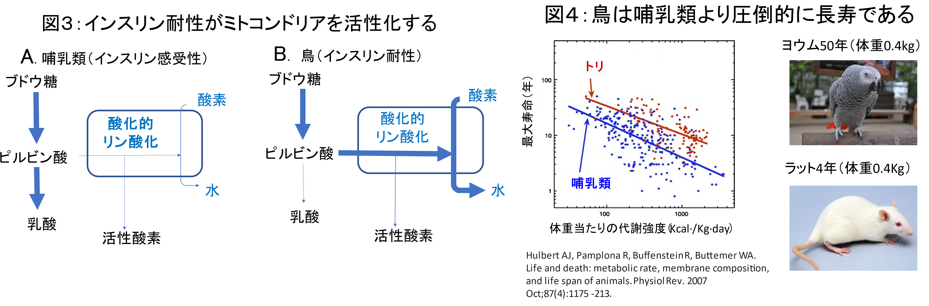
3)インスリン耐性により、ミトコンドリアの活性を持続的に高く保つことが可能であることです(図2)。例えば鳥ではインスリン受容体のリン酸化が起こらず、血糖値やケトン体濃度がヒトより数倍以上高いことが知られています。
なぜ鳥と獣脚類は哺乳類よりも高い運動性能を維持できるのでしょうか?エネルギー代謝の様相が、哺乳類とは大きく異なることが理由として挙げられます(図3)。すなわち哺乳類においては、インスリンがピルビン酸の完全酸化を阻害するため、多くが乳酸のままとどまる一方、鳥においては、インスリンが持続的に抑制されているため、ブドウ糖から生産されたピルビン酸の多くがミトコンドリアで完全酸化されます。これにより、鳥は持続的なエネルギー基質の供給ができるようになり、哺乳類では考えられないレベルの運動が可能になったと考えられます。

【社会的・学術的なポイント】
鳥は哺乳類に比べ高い運動性能を有し酸素消費も高い一方、活性酸素の放出が少なく、がんや肥満などの生活習慣病になることも非常に稀であり、最大寿命も哺乳類の倍以上とされています(図4)。この現象は鳥の生理学では最大の謎のひとつでした。本論文から、鳥は老化ホルモンであるインスリンの作用が最小限に抑えられるので長寿である可能性が示唆されます。
例えばdaf-2と呼ばれる線虫の変異体ではインスリン受容体が失活しているため、野生株に比べ2倍の寿命があります。寿命におけるインスリンの役割は、「インスリン学説」と呼ばれ、老化学説の中心になりつつあります。
引用終わり–
今日も思いつくままに日記を書くことにする。
何年も前から考えていた。高血糖とその身体への影響を。
わたしは何十年も前から、血糖値を下げる薬を飲んでいた。胃と十二指腸を切除して以来、血糖値スパイクを起こすようになり、やがてHbA1cも高値を示すようになったからだ。当時はSU剤。その後DPP4阻害薬。薬を飲んでいると血糖値はそれなりに下がる。しかし、こうしたインスリンを出す薬を飲み続けて、起きたことは、狭心症と眼底出血だ。
ある夜、丁度24時前に、”自分の體はおかしい”と感じ、自分で車を運転して、救急病院に行った。そのときには既に足取りもおぼつかなくなっていたのだけれど・・。数名の若い医師はわたしを椅子に座らせたまま、心エコーを撮った。”なぜこんなに動きが悪いんだろう”という男性医師の声を聞いたとき、わたしは意識を失った。誰かがわたしの頭にビニールの袋のようなものをかぶせる。”酸素かな”と思った。そしてそのままストレッチャーでICUに入れられた。隣のベッドには高齢の男性が寝ている様子だった。朝まで「うーウー」とうめき声をあげていた。当然その声を聞いているわたしは朝まで眠れなかった。
3日くらいでICUから、一般病棟に移された。心臓血管の造影をした。何カ所も狭窄している。医師は、ステントではとても無理だから、心臓血管外科のある病院に紹介する。そう言った。転院まで1週間くらい入院していただろうか。その間に2度ほど、看護婦が病室に飛び込んできて、わたしの口にニトロを放り込んだ。心臓モニターに大きな異常があったのだろうが、わたしに自覚症状はなかった。
高血糖のために心血管に異常が起きる。
このことをわたしは信じていない。高血糖のために、血管が詰まるのなら、空を飛んでいる鳥はバタバタと地上に墜ちるのが当然ではないのか。
上記引用文から抜粋すると
“インスリン耐性により、ミトコンドリアの活性を持続的に高く保つことが可能である。例えば鳥ではインスリン受容体のリン酸化が起こらず、血糖値やケトン体濃度がヒトより数倍以上高いことが知られています。”
“例えばdaf-2と呼ばれる線虫の変異体ではインスリン受容体が失活しているため、野生株に比べ2倍の寿命があります。寿命におけるインスリンの役割は、「インスリン学説」と呼ばれ、老化学説の中心になりつつあります。”
つまり血糖値が高いことが問題なのではなく、インスリンが高値であることが問題なのであると推察する。インスリンの高値は活性酸素を生じさせ、血管はもちろん、様々な臓器に悪影響を与える。わたしの知人は血糖値が500ある。でも、夜中まで仕事をしている。時には家に帰る時間がなくなり、自家用車の中で睡眠をとっている。血糖値が500と書いたが、彼の話によると、たまに血糖値を測って貰う病院の測定器では500までしか計測できないらしい。この病院の医師は知人の友人であり、薬を処方することをなるだけしないようだ。
過剰なインスリンは活性酸素を生じさせる。これは論文も存在するらしいが、今は探す気にならない。活性酸素が體に悪影響を与えるのなら、インスリンを低値に抑えればいい。インスリンを低値に抑えたければ血糖値を上げなければいい。糖質制限すればいい。摂取する糖質をゼロにしても體は糖新生を起こし、糖を自分で生み出す。こうして糖質制限を続ける人の気持ちも分かる。しかし糖新生は、體が糖を必要としている証でもある。野菜も肉も血糖値を少しだけ上げる。肉は特に永い時間血糖値を上げる。いずれもスパイクは起こさない。しかし、この糖質制限を続けていて、耐糖能が悪くなったという人の話をよく聞くのだ。想像だが、糖が体内に入ってこないと、膵臓のベータ細胞はサボり始める。だから、糖質制限を続けたあとにサンドイッチを食べたりすると、今までに体験したことのないほどの高血糖になることがある。糖質制限をしている間は、血糖値を上げるホルモンであるグルカゴンが糖新生の指示を出し続けているのではないか。
血糖値が上がる原因は、過剰な糖質の摂取の他に、グルカゴン等の血糖値を上げるホルモンの亢進があるのではないか。そう、インスリンは血糖値を下げるホルモンというのは誤解で、インスリンの目的は余った糖を脂肪や筋肉に変えて貯蓄しておくことなのではないか。その結果として血糖値が下がる。體は毎日、飢餓に備えた行動をしているのだ。だから、人間は水さえあればそれなりの日数、命を繋ぐことができる。グルカゴン、アドレナリンやノルアドレナリン、ドーパミン、コルチゾール等は低血糖に陥りそうになった状況で働き、血糖値を上げる。血糖値がゼロになれば死ぬ。500では死なない。
では、なぜグルカゴン等の亢進が起きるのだろう。糖質制限を続けているとそれは起きる。糖質が足りないと體が判断する。また、糖質のドカ食いを続けていると、血糖値スパイクが常になる。そして3時間後に血糖値が100位になったときに”小腹が空いた”という現象が起きる。おやつが欲しくなるのだ。たとえば糖質過多の食事を10分で平らげると血糖値は200近くなるだろう。副交感神経が優位の状態だ。だから、眠くなる。そして3時間後に血糖値が100になったときに、小腹が空く。血糖値が100も下がったのだから、體は危機を感じてしまう。すると交感神経が優位になりグルカゴンやコルチゾールなどが出てしまう。そして血糖値を上げるのである。これを続けていると、交感神経が優位の状態が頻繁に訪れ、體のあちこちに異常が出ることだろう。
DPP4阻害薬を飲み続けていたわたしが、心臓血管の手術をした時の話だが、麻酔が覚めるとリハビリの職員が「さあ、立ってみましょう」と言った。
「吐くよ」
「吐いてもいいですから、立ってみましょう」
わたしは両脇からリハビリの職員に支えられて立ち上がり、吐いた。
そしてICUの個室に入れられ、6時間ほどは水を飲むことを禁止された。これが苦しい。喉はカラカラだが水は与えてもらえない。2時間ほど我慢すると、看護婦さんが割り箸に濡れた脱脂綿を挟み、冷蔵庫で冷やして置いたものを与えてくれる。頬と舌を濡らすほどしかないこの数ccの冷たい水こそ甘露と言うべきか。
翌朝目を覚ますと、インスリン注射が始まった。大きな手術をすると、血糖値が上がる人が多いらしい。體が緊急事態を認知し、交感神経を刺激し、アドレナリンやコルチゾールそしてグルカゴンが亢進するのだろうと思う。何も食べていないのに血糖値は高値になるのだ。ICUでは摂取水分量を厳しく管理される。コップのお茶の減り具合を数時間おきに計測する。摂取する水分が多すぎると、手術でつなぎ合わせた組織がうまく接合できないことがあるらしい。
少し話は逸れるが、動脈に何が詰まっているのか。ある医師の話では、狭窄を起こしている動脈に針を刺すと”ジャリッ”と音がするという。カルシウムではないのか。活性酸素で傷つけられた動脈の傷にカルシウムがとどまり、それを修復するためにコレステロールが集まっている。もしくは傷つけられた血管を修復するためにコレステロールが集まり固まっている。これはわたしの妄想である。わたしは勝手にそう思っている。
さらに話は逸れるが、水と言えば、わたしは水の飲み方が分からない。最近は熱中症予防のためにと言って、やけに水分の摂取を勧めるが、あれは本当だろうか、と思う。ある事業家の方は”水分は少なめに”と言う。ある医師は”前立腺炎の原因は水分の取り過ぎだ”と言う。ある循環器医師は、利尿剤を使いたがる。”脱水ぎりぎりくらいの方が心臓に負担をかけない”と言う。しかし、色々なスポーツを見ていると、やけに水分補給をする。わたしたちが若い頃は、”水は飲むな”ときつく指導されたものだ。それで、練習前に3kmくらい走り、一汗かくと、體がフッと軽くなる。水は練習が終わってから少しずつ飲んだものだ。もっと幼い頃のことを言えば、夏に蝉取りに出かけ、2時間ほどあちこちを歩き回っても、途中で水を飲むことはなかった。家へ帰ってから水道の水を飲んだ。水筒を持って出かけるなんて言うのは、年に何回かの遠足の時だけだった。
話が脱線してしまった。血糖値の話に戻る。
極端な肥満でもなく、インスリンも出ているのに、血糖値が下がらない人は多いだろう。これは、インスリンとともにグルカゴンが出ているのではないか。自律神経が壊れている。もしくは勘違いをしている。交感神経優位の状態が続いている。医師はこの状態をインスリン抵抗性ができる、という。”インスリンが出ればグルカゴンは出ない”、この説を信じているから、インスリンとグルカゴンが同時に出るという思いに至らない。
「インスリンがなくても、グルカゴンの過剰分泌を抑制すれば、高血糖にはならない。」
これは実は昔から言われていることだけれど、医師の耳には届かないらしい。
グルカゴンの過剰分泌は肝臓の糖新生を高めて、血糖値を上げてしまう。なのに医師はインスリン製剤の投薬や注射に懸命である。インスリンの過剰は透析へと繋がる。医師の引くレールに安易に乗ることは危険だ。SU剤やDPP4阻害薬は言うに及ばず、最近流行っているSGLT2阻害薬もあぶなかしい。SGLT2阻害薬は体内の糖質を尿として体外に排出して血糖値を下げようとする。糖質を体外に棄てるのだから、痩せる。(痩せるから多くの人が海外から輸入して飲んでいる。)脂肪や筋肉からグリコーゲンが出ていく。この状態を糖が不足していると認識してしまったら、α細胞はグルカゴンを亢進させる。結果、痩せはするが、HbA1cはさほど改善されないということが起きたりする。血糖値の変動はグルカゴンがその鍵を持っていると言っても過言ではないと思う。
さて、DPP4阻害薬を飲んでいたわたしに次に起きたことは眼底出血である。両目ともに広範囲に眼底出血が見られ、何度もレーザー治療に通った。眼底出血と言うが、毛細血管から出ているものは血液とタンパク質だ。その写真を見て、わたしはDPP4阻害薬を止めた。一応、両目の治療が済み、1ヶ月ほど経った頃、わたしは検査のために眼科を訪れた。新たな眼底出血は起きていなかった。眼科の医師は「血糖値のコントロールがうまくいっているのだろう」と言ったが、血糖値は以前より上がっていた。DPP4阻害薬を止めたことが、これほど顕著に眼底に好影響を与えることにわたしは驚いた。過剰なインスリンは活性酸素を生じさせ、細胞を傷つける。これはわたしにとっての真実だ。
医療は数値しか見ていない。一体誰が決めたのか分からない「正常値」なるものに検査結果を近づけるために、あらゆる薬剤を使う。患者の脈もとらない。首にぶら下げた聴診器はファッションだ。パソコンに映し出された数値を見て薬を処方し、「1ヶ月後に来て下さい」と言って終わりだ。
さて、グルカゴンの過剰分泌を停めるにはGLP-1というホルモンが必要だという。GLP-1はグルカゴンを抑制するホルモンで、身体中のα細胞に存在するが、その中でも直腸で最も分泌される。GLP-1の分泌を高めるのは短鎖脂肪酸と胆汁酸であるとネットで習った。そのためには高繊維低脂肪の炭水化物が必要になるらしい。(らしい、と言ったのはまだわたしが自分の體でこれといった食品を見つけていないからだ)
何を食べればいい?大麦、玄米、海藻、豆類・・。オートミールもありかな。これらはまだ試していないから分からない。
もうすぐ梅雨が来る。しとしとと地面を濡らす小糠雨に暫く出会っていない。

